

随着医保领域的各项改革推进,医疗保障定点医疗机构服务协议(以下简称“医保协议”)类纠纷日益增多,比如,医保部门与经办机构的职权边界、费用认定标准、政策适用冲突以及行政处罚与协议违约处理等问题成为实务难点。近期,上海中联律师事务所丁钰律师及张文婷律师成功代理一起医保服务协议违约处理案件,结合了传统行政行为审查思路和行政协议审查思路,深入医保领域,整理相关医保规范,分析医保基金拨付逻辑,研判法定程序与正当程序的适用。团队通过深入研究案情,与承办法官及医保局多次沟通,最终促成各方达成实质化解方案,有效维护了客户的合法权益。
案情简介:
某医院由A公司经营,并取得该区卫生健康局颁发的医疗执业许可证。2025年1月26日,某区医保局对A公司作出《医保服务协议违约处理通知书》(以下简称《违约处理通知书》),认定其存在违反卫生管理政策、串换项目收费、超范围诊疗、重复收费、过度诊疗、挂床住院等行为,违反了《医疗保障定点医疗机构服务协议》的相关条款。医保局据此作出如下处理决定:责令改正;收缴违规使用医保基金2048217.1元,并处30%违约金614465.13元,合计2662682.23元。
A公司不服,委托丁钰律师团队提起诉讼。经分析,本案的争议要点为:1、某区医保局是否有权作出《违约处理通知书》;2、认定医保违规是否有法律依据;3、违规费用认定是否正确;4、本案程序是否合法。丁钰律师团队具有丰富的重大、复杂行政争议案件办案经验,从以下几个方面入手,有效解决了本案行政争议,获得与被诉医保局谈判的助手和实质化解纠纷的突破口:
一、行政争议破题关键——找到案件硬伤之被告无权作出《违约处理通知》
现行法明确区分医保行政部门和医保经办机构,两者系监督与被监督的关系,不可混同。某区医保局作为医疗保障局,无权以经办机构的身份签订医保协议及作出违约处理。
《医疗保障基金使用监督管理条例》第六条明确“县级以上地方人民政府医疗保障行政部门负责本行政区域的医疗保障基金使用监督管理工作”,第十条明确“医疗保障经办机构应当建立健全业务、财务、安全和风险管理制度,做好服务协议管理、费用监控、基金拨付、待遇审核及支付等工作,并定期向社会公开医疗保障基金的收入、支出、结余等情况,接受社会监督。”第十一条规定:“医疗保障经办机构应当与定点医药机构建立集体谈判协商机制,合理确定定点医药机构的医疗保障基金预算金额和拨付时限,并根据保障公众健康需求和管理服务的需要,与定点医药机构协商签订服务协议,规范医药服务行为,明确违反服务协议的行为及其责任。医疗保障经办机构应当及时向社会公布签订服务协议的定点医药机构名单。医疗保障行政部门应当加强对服务协议订立、履行等情况的监督。”第十三条第二款规定:“医疗保障经办机构违反服务协议的,定点医药机构有权要求纠正或者提请医疗保障行政部门协调处理、督促整改……”《医疗机构医疗保障定点管理暂行办法》第三条规定:“医疗保障行政部门负责制定医疗机构定点管理政策,在定点申请、专业评估、协商谈判、协议订立、协议履行、协议解除等环节对医疗保障经办机构(以下简称“经办机构”)、定点医疗机构进行监督。经办机构负责确定定点医疗机构,并与定点医疗机构签订医疗保障服务协议(以下简称“医保协议”),提供经办服务,开展医保协议管理、考核等。定点医疗机构应当遵守医疗保障法律、法规、规章及有关政策,按照规定向参保人员提供医疗服务。”第三十九条规定:“经办机构违反医保协议的,定点医疗机构有权要求纠正或者提请医疗保障行政部门协调处理、督促整改,也可以依法申请行政复议或者提起行政诉讼。医疗保障行政部门发现经办机构存在违反医保协议的,可视情节相应采取以下处理方式:约谈主要负责人、限期整改、通报批评,对相关责任人员依法依规给予处分。医疗保障行政部门发现经办机构违反相关法律法规和规章的,依法依规进行处理。”
显然,从职权法定角度看,现行法律规范明确区分医疗保障行政部门和经办机构,前者系行政机关,有行政执法权,后者不是行政机关,无行政执法权,两者系监督与被监督的关系。故而,两者必须独立且不能混同。从监管方式来看,医保行政监管与经办协议管理是监管与被监管的关系,医保行政监管有权监管经办协议管理行为。从相对人利益保护角度看,两者也必须独立。当经办机构违反服务协议时,定点医药机构有权提请医疗保障行政部门进行协调处理和督促整改,这是法律赋予相对人的一种救济途径。若两者混同,相当于医疗保障行政部门“既是运动员,又是裁判”,也就是直接剥夺了相对人的救济可能,是重大且明显违法。
(相关职权设置、医疗保障基金监管体系相关主体关系如图所示)
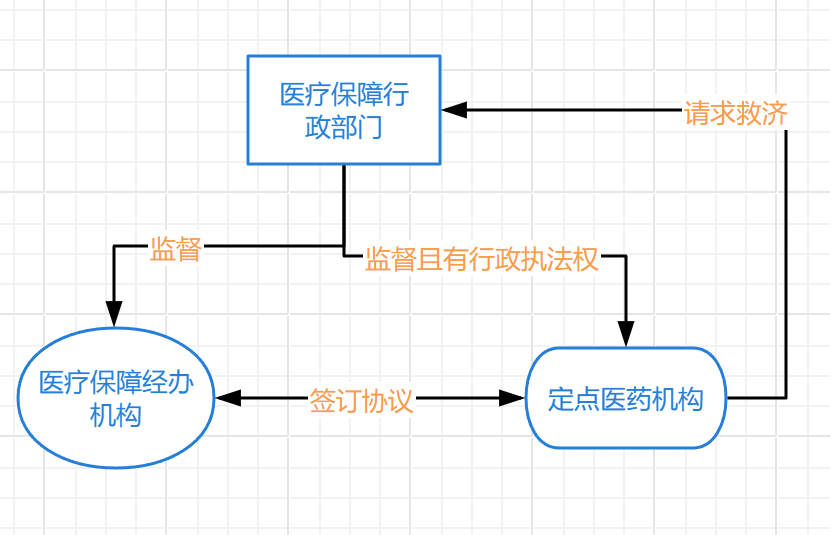
二、办案丝丝入扣,从复杂证据中发现重大事实问题:发现某区医保局存在重复扣除违规费用的事实
A公司经营医院过程中,某医保局委托第三方在每个月的住院城乡居民医保核查时,已经按照4500元次均费用的标准,扣除了超出的违规费用部分。该项扣除违规费用是不区分医疗项目、不区分治疗的次数或计费标准,且每月出具的扣除违规费用通知书上不告知扣费具体的项目、次数、计费标准,是整体扣除超出次均标准的部分。在经营过程中,某区医保局也从未说明或公示过超出次均费用的违规费用细项或计算方式。换言之,某医保局按月已经扣除了违规费用。而案涉《违约处理通知书》计算违规费用时,并未见其扣除前述已经被处理的项目,也未见对前述已处理的费用进行说明,足见案涉《违约处理通知书》的计算方式不清,涉嫌重复扣费。
认定医院“重复收费”应当指医院在客观上已获利或有获利的可能性,若客观上已经不可能获利,则不应当被定义为“重复收费”。某医院在经营期间,某区医保局委托第三方根据A公司提供的住院资料,按照当地统一的城乡居民基本医保政策对申报的某项治疗方式进行审核后,仅拨付部分金额,其余金额不认可,未予拨付。因此,案涉《违约处理通知书》认定的该部分“重复收费”金额实际未拨付给A公司,已进行扣除。由于是以往的申报,A公司客观上也不可能再次申报并获得拨付,因此该部分不应当认定为A公司重复收费。换言之,重复收费必须是有实际的重复收费,即A公司已经收到拨款,而不是仅指计算意义上的重复。
三、从各类犬牙交错的医保政策与法律规范中厘定精准适配条文
当地的医保政策较多,比如针对某一治疗方法,该地曾有不同时间、不同主体发布的不同医保政策,某医保局认定违规费用时,未对法律规范进行梳理,而是直接适用最新规范。经过团队分析,我们认为,某区医保局认定A公司违规收费所依据的法律规范错误。具体来说,最新发布的规范并不当然适用于本案,新规发布后,就有关问题,A公司曾向当地医保局的上级单位市医保局请示过,市医保局明确该规范仍是“我省正在执行的有效文件”。即使新旧规范形成了替代关系,A公司对某市医保局作出的书面答复仍有合法合理信赖,其信赖利益应当保护。
四、聚焦行政程序,严格审视行政行为法定程序、为客户积极争取正当程序权利
本案来源于国家飞行检查小组交办案件。但是,该交办线索仅仅是该飞行小组初步调查形成的反馈材料。尽管飞行小组的反馈材料已经是经过调查,听取陈述、申辩意见,形成初步结论的材料。但是从性质上看,该材料仍属于行政机关内部的线索移交,不具有终局性。具体承办本案的某区医保局,仍有义务根据线索查明案件事实,复核飞行小组移交的线索,听取陈述、申辩意见。根据《医疗保障基金使用监督管理条例》第三十一条规定:“医疗保障行政部门对违反本条例的行为作出行政处罚或者行政处理决定前,应当听取当事人的陈述、申辩;作出行政处罚或者行政处理决定,应当告知当事人依法享有申请行政复议或者提起行政诉讼的权利。”特别是各地方的医保政策、报销流程、报销标准等均有不同,具体承办的医保局应当根据反馈报告,选择合适的处置程序,并听取陈述、申辩,全面复核各个线索。并根据复核情况,作出依法作出后续处理结果。
本案承办法官在全面了解案情,梳理争议焦点的基础上,全面分析案件,经与团队律师多次沟通,核实有关事实和法律争议,为避免“案结事不了”的隐患,多次组织各方协商,积极推进协调化解。经各方不懈努力,最终本案达成实质化解,“案结事了”,A公司主动申请撤诉。A公司也意识到要在以后的经营中,加强合规意识。当地医保行政部门也对有关第三方机构加强监督管理,避免出现账目不清和报销处理不清等问题。
五、本案的典型意义和影响力
跳出本案具体纠纷,我们可以归纳出本案涉及的三项主要问题,属于医保服务协议类案件具有典型性问题。特别是我国深化医疗保障基金监管制度体系改革以来,全国各地积极落实医保行政监管和协议管理两条线的制度思路,该制度能良好运转很大程度依赖于该制度内涵的明确区分医保行政部门和医保经办机构,形成细致且全面的一线监管。2025年6月27日,全国人大常委会发布的《医疗保障法(草案)征求意见》,该草案第三十条规定仍坚持区分医保行政监管和协议管理两条线的思路。因此,医疗保障行政部门和医疗保障经办机构是两个独立主体,存在监督关系,不可混同。
至于地方医保政策数量多且内容交叉,各个医院,特别是民营医院应积极主动梳理有关医保政策,主动书面请示对政策内容的理解,避免因不熟悉医保政策的交替或其他原因,导致被认定为违规操作或者被认定为收取违规费用。
本案最终实现实质化解,体现了丁钰律师团队在医保合规、行政争议与制度政策理解方面的专业优势,有效维护了民营医院的合法权益,也为类似案件提供了有益经验。


